このサイトは、情報提供のみを目的としています。 医学的なアドバイスや診断については、専門家にご相談ください。
あがり症で人前に立つと、震えや動悸、声の震えが出てしまう。 面接やプレゼンが近いと、インデラルを含むβブロッカーで乗り切れるのか、SSRIで根本から良くなるのか、認知行動療法やカウンセリングはどこで受けられるのか…いろいろ気になりますよね。
さらに厄介なのが、「この震えって本態性振戦なのでは?」という不安。 受診するなら心療内科なのか精神科なのか、東京や大阪だとどこが通いやすいのか、費用や保険、自立支援医療は使えるのか…調べるほど迷う人も多いと思います。
この記事では、あなたがあがり症の専門医にたどり着くまでの道筋と、治療の選び方を、できるだけ分かりやすく整理します。
- あがり症と社交不安障害の診断ポイント
- 震えが本態性振戦かどうかの見分け方
- SSRI・βブロッカー・抗不安薬の使い分け
- 専門医・クリニック選びと費用の目安
あがり症の専門医が必要な理由
あがり症は「気の持ちよう」で片付けられがちですが、医療の現場では社交不安障害として治療対象になります。 専門医に相談すると、症状の整理、鑑別診断、薬の選択、心理療法まで一気通貫で進めやすくなります。
社交不安障害の診断基準DSM-5
あがり症って、実は「緊張しやすい性格」だけの話じゃないんですよ。 医療の場で社交不安障害として扱われるのは、あなたの生活や仕事の自由度が削られているときです。 例えば、人前で話すのが怖くて授業の発表を避け続ける、会議で黙り込んでしまい評価が下がる、昇進や転職の面接が怖くてチャンスを逃す。 こういう「機会損失」が積み重なるのが、この症状のしんどいところです。
DSM-5の考え方で見ると、確認されるのは大きく3つです。 どんな場面で不安が出るか(スピーチ、会議、雑談、会食、電話など)、何が怖いか(恥をかく、変に思われる、否定される、声や手が震えるのを見られる等)、そして回避の有無(避けているか、強い恐怖を抱えながら耐えているか)。 ここ、気になりますよね。 「耐えてるから大丈夫」じゃなくて、耐えてる時点でかなり消耗していることが多いです。
パフォーマンスだけ苦手なタイプもある
社交不安障害には、人前の発表や演奏など「特定の場面」だけが極端に苦手なタイプがあります。 これがいわゆるパフォーマンス限局型のイメージです。 普段の会話はできるのに、壇上に立つと急に手が震えたり、声が裏返ったり、呼吸が浅くなったりする。 こういう場合は、治療の組み立てが分かりやすいです。 短期的には「当日の身体症状」を抑える工夫、長期的には「回避を減らして場慣れを作る」方向に寄せる、という二段構えがやりやすいからです。
診断はラベル付けではなく、作戦を立てるためだと思うと気がラクです。 何がトリガーで、何を避けていて、どこから戻していくかが見えてきます。
受診前にメモしておくと強い
初診の短い時間で「伝えたいことが飛ぶ」って、あがり症あるあるなんですよ。 だから私は、受診前にメモを作って持っていくのをおすすめします。
- 困る場面(例:朝礼、会議、電話、飲み会、面接)
- 出る症状(例:震え、動悸、赤面、発汗、声の震え、息苦しさ)
- 避けていること(例:発表を断る、目を合わせない、薬やお酒に頼る)
- いつから続くか(6か月以上か、もっと長いか)
ここは大事なので念のため。 最終的な診断は医師が行いますし、自己判断で薬を選ぶのは危険です。 気になる症状があるなら、まずは医療機関で相談してください。
震えの原因と本態性振戦の違い
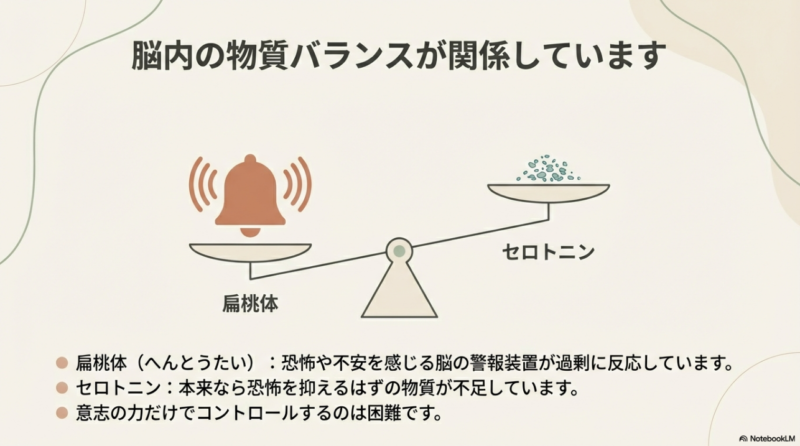
「震え」が主役の人は、ここがいちばん不安かもしれません。 結論から言うと、あがり症(社交不安障害)でも震えは出ますが、本態性振戦など神経内科領域の病気が隠れていることもあります。 だから専門医の価値が高いんです。 逆に言うと、ここをきちんと分けて考えられるだけで、不安がかなり減ります。
| ポイント | あがり症(社交不安)寄り | 本態性振戦寄り |
|---|---|---|
| 主なトリガー | 他者の注目・評価 | 姿勢・動作そのもの |
| 出現タイミング | 本番・面接・会議で強い | 日常動作でじわっと出る |
| 一人のとき | 落ち着くと出にくい | 一人でも書字で出ることも |
| 気持ちの特徴 | 恥ずかしさ、予期不安 | 困りごと(不便さ)が中心 |
| 次の一手 | 精神科・心療内科で整理 | 脳神経内科で精査 |
あがり症の震えが起きる仕組み
あがり症の震えは、気合いが足りないとか根性論じゃなくて、体の反応として起きます。 緊張場面で交感神経が優位になり、心拍が上がり、筋肉がこわばり、細かい振戦が出やすくなる。 そこに「震えたら終わりだ」という思考が重なると、さらに緊張が上がって…という悪循環に入ります。 つまり、震えは「不安の結果」でもあるし、「不安を増やす原因」にもなるんですよ。
本態性振戦が疑われるサイン
私が気にするのは、「緊張とは関係ない場面でも震えが出るか」「動作(コップ、箸、字を書く)で常に困っているか」「家族にも似た症状がいるか」あたりです。 もちろん当てはまる=本態性振戦とは限りません。 でも、もし当てはまるなら、精神科・心療内科で状況を整理しつつ、必要なら脳神経内科の検査につなげるのが安心です。
「緊張すると震えるから、全部メンタルだ」と決めつけないのが大事です。 逆に「震えるから神経の病気だ」と決めつけるのも早いかも。 鑑別ができる医師に当たると安心感が段違いです。
受診時に伝えると役立つこと
診察では、問診だけでなく、コップを持つ、字を書く、簡単な図形を描くなどのチェックをすることがあります。 さらに、甲状腺機能の異常など、震えを起こしうる身体要因の確認が必要になるケースもあります。 だから、あなた側で伝えられる情報が多いほど、鑑別がスムーズです。
- 震えが出る場面(人前だけか、日常でもか)
- 震えの部位(手、声、頭、全身)
- 頻度と困りごと(書けない、持てない、話せない等)
- 睡眠不足・カフェイン・飲酒での変化
「これ言ったら変に思われるかな…」って遠慮しがちですが、ここは診断の材料なので、できるだけ具体的に言った方が得です。
精神科と心療内科の選び方
結論、あがり症の相談先は精神科か心療内科が基本です。 どちらが上、という話ではなく、クリニックごとの得意分野の差が大きいです。 心療内科は「ストレスが体に出る」領域も含むイメージ、精神科はメンタル疾患全般を扱うイメージ、という説明を見かけますが、実際は院ごとの方針次第だと思っています。
私が重視する見極めポイント
私は「科」より、次の3つを見ます。
- 社交不安障害の説明が丁寧(治療の見通し、薬の使い方、注意点まで書いてある)
- 治療の手札が多い(薬だけでなく、認知行動療法やカウンセリングの導線がある)
- 初診の時間が確保されている(最低でも話を聞く姿勢がある)
チェックしたいのは「あなたの困りごとを分解して、作戦に落とし込めるか」です。 ここができる医師だと、通院の納得感がかなり高いです。
公式サイトで見るべき具体項目
| 見る場所 | チェック項目 | 理由 |
|---|---|---|
| 診療内容 | 社交不安障害の説明が具体的 | 知識と経験の目安になる |
| 治療方針 | 薬だけでなくCBT等の記載 | 選択肢が多いほど調整しやすい |
| 初診案内 | 初診時間・予約方法 | 十分に聞ける体制か分かる |
| スタッフ | 心理職の在籍や連携 | カウンセリング導線が明確 |
震えが強いときの受診ルート
もし震えが強くて「本態性振戦の可能性も捨てきれない」なら、最初は精神科・心療内科で状況整理をして、必要なら脳神経内科へ紹介してもらう流れが現実的です。 なぜかというと、いきなり神経内科に行って「緊張で出る震え」だった場合、メンタル側のケアに戻る必要が出てきます。 逆も同じで、メンタルだと思い込んで放置していたら身体疾患が見逃されるのも避けたい。 だから、両方を見渡せる医師にまず当たるのが合理的です。
診断書や職場調整は「逃げ」じゃない
なお、症状が重くて仕事に支障が出ている場合、医師に相談して診断書を出してもらい、業務調整や休職の検討をすることもあります。 私はこれ、全然アリだと思います。 むしろ、限界まで耐えて燃え尽きる方が長引きやすいです。 調整は「回復のためのスペース作り」なんですよ。 最終判断は主治医と相談してください。
東京で探す専門外来の目安
東京はクリニック数が多いぶん、選びやすい反面、迷いやすいです。 選択肢が多いと「どこが正解?」ってなりやすいですよね。 私は東京で探すなら、まず通いやすさを最優先にします。 あがり症の治療は、単発で終わるというより、状態を見ながら調整していくことが多いので、通院のハードルが高いと続きにくいからです。
東京で刺さりやすい探し方
私なら「社交不安障害にかなり割いて説明しているか」「プレゼン外来のようにパフォーマンス不安に触れているか」「TMSなども含め選択肢を提示しているか」を見ます。 特に、サイトに書いてある説明文が薄いところは、初診も流れ作業になりやすい傾向があるので注意します(もちろん例外はあります)。
東京での探し方はシンプルで、通いやすさ(職場・自宅から)と、治療の幅の両方が担保できるところを優先すると失敗しにくいです。
初診が先になるときの考え方
予約が取りづらい人気院もありますが、初診が先になりそうなら「当面の対処(面接・発表の予定)」だけでも相談できる別院を確保する、という考え方もアリです。 ここで大事なのは、今の生活を止めないことです。 例えば、直近の面接があるなら、まずは頓服や対処法を整えて、並行して長期治療の院を探す。 これ、現実的に効きます。
通院の継続を左右する小さな要素
意外と効くのが「受付の対応」「院内の混み具合」「診察が短すぎないか」などです。 医療の質そのものとは別に、通院しやすさってメンタル治療では超重要です。 あなたが「また行こう」と思える場所を選ぶのが、結果的に近道になることが多いです。
大阪の不安障害クリニック傾向
大阪は梅田・心斎橋など中心部に集まりやすく、仕事帰りに寄れる導線が強い印象です。 だからこそ、アクセスだけで決めるより、「そのクリニックが不安障害や社交不安をどれだけ扱っているか」をサイトで見た方が、失敗が減ります。
大阪で候補の質を上げるチェック
サイト上で「不安障害」「社交不安」「パニック」などの説明がしっかりあるかをまず確認すると、候補の質が上がります。 さらに、薬の説明が具体的か(SSRIの効き方、βブロッカーの位置づけ、抗不安薬の注意点など)、心理療法やカウンセリングの案内があるか、初診枠が確保されているか。 ここまで見れば、かなり絞れます。
関西ならではの療法が合う人もいる
また、関西は対人コミュニケーションの文化が強い分、SST(ソーシャルスキルトレーニング)や集団療法に触れているところもあります。 合う人には良い選択肢ですが、苦手な人は個別対応中心のところが安心かもしれません。 ここは本当に相性です。 「集団が怖いのに集団療法」だと逆効果になりやすいので、無理せず選びましょう。
どの地域でも、口コミは参考程度に。 相性の良し悪しが大きい領域なので、公式サイトの情報量と診療方針を優先して見るのがおすすめです。 正確な情報は各クリニックの公式サイトをご確認ください。
受診先で迷ったら、質問してOK
「社交不安の治療はどんな流れですか?」「認知行動療法は受けられますか?」「震えが強いのですが鑑別も見てもらえますか?」こういう質問、遠慮しなくて大丈夫です。 むしろ、ここで丁寧に答えてくれるところは、治療も一緒に組み立てやすいです。
あがり症の専門医での治療選び
治療は「当日の不安をどうするか」と「生活の幅をどう戻すか」の二本立てで考えるとスッキリします。 薬物療法と心理療法は対立ではなく、うまく組み合わせると進みが早いです。
SSRI治療の効果と副作用
長期的に社交不安を整える軸になりやすいのがSSRIです。 ざっくり言うと、脳の不安の反応が過敏になりすぎている状態を、じわっと落ち着かせていくイメージです。 あがり症って、頭では「大丈夫」と分かっていても体が先に反応してしまうことが多いですよね。 SSRIは、その“過敏な反応”のハードルを少し上げてくれる役割が期待されます。
効き方のイメージ:不安をゼロにする薬ではない
ここ、誤解が起きやすいポイントです。 SSRIは「不安を完全に消す魔法」ではなく、不安が暴走しにくい土台を作る方向です。 土台が整うと、同じ場面に立っても「心臓が爆発しそう」から「緊張はするけど対処できる」に変わっていきやすい。 すると、回避が少しずつ減って、経験が積めて、さらにラクになる…という好循環が回りやすいです。
効果が出るまでの時間と、焦らないコツ
ただし即効性は期待しすぎない方がいいです。 効果の実感まで数週間かかることが多く、途中で調整(増量・変更)が入ることもあります。 最初の2週間くらいは「変わらない」「むしろ不安が気になる」と感じる人もいます。 私はここでやめてしまうのが一番もったいないと思っています。 もちろん副作用が強い場合は例外なので、そのときは我慢せず相談です。
SSRIは開始直後に吐き気や眠気などが出ることがあります。 多くは一過性ですが、つらいときは我慢せず医師に相談してください。 自己判断で中断や増減はしないでください。
副作用への現実的な備え
副作用は「必ず出る」わけではないですが、出たときにパニックにならないために知っておくと安心です。 代表的には吐き気、胃部不快感、眠気、だるさ、落ち着かなさなど。 仕事に影響しそうなら、開始タイミングを週末に寄せる、食後にする、少量から始めるなど、主治医と相談しながら工夫できます。 あなたの生活に合わせた調整ができるのが、専門医に相談するメリットです。
一次情報で確認するならここ
薬の正確な情報は、添付文書や公的な情報がいちばん信頼できます。 SSRI全般の情報を一次情報として確認したい場合は、医薬品医療機器総合機構(PMDA)の資料が役立ちます。 (出典:PMDA「選択的セロトニン再取り込み阻害剤(SSRI)」)
薬の種類や適応、用量、併用の可否は個人差が大きいので、最終的な判断は主治医に相談してください。 正確な情報は公式サイトや添付文書の確認もおすすめです。
インデラルなどβブロッカー頓服
面接やプレゼンなど「ここだけ乗り切りたい」が明確な人に検討されやすいのが、インデラル(プロプラノロール)などのβブロッカーです。 心拍数の増加や手の震えなど、身体症状を抑えてくれる方向に働きます。 あがり症のしんどさって、メンタルだけじゃなく「体の暴れ」が引き金になりますよね。 そこを物理的に抑えるという意味で、頓服は合理的な場面があります。
βブロッカーの立ち位置:不安のスイッチを切るのではなく、体の反応を抑える
大事なのは、βブロッカーは「不安そのもの」を直接消す薬というより、身体の暴れを落ち着かせることで二次的に安心しやすくする、という位置づけだと思っています。 体が落ち着くと、「あ、意外といけるかも」という感覚が出て、予期不安が一段下がる。 これが地味に強いです。
使い方の目安
一般的には本番の30分?1時間前に頓服として使うケースが多いです。 ただし、効果や持続時間、合う合わないは薬剤や体質で差が出ます。 初めて使う場合は、いきなり本番で試すのではなく、主治医の指示に従って「事前に安全な場で試す」ことが多いです。
本番当日に初めて飲むのは避けたいです。 眠気、だるさ、血圧低下などが出る可能性もゼロではないので、リハーサルがあると安心です。
喘息など呼吸器の持病がある場合、βブロッカーが合わないことがあります。 心臓の病気や低血圧、徐脈なども含め、必ず医師に既往歴を伝えてください。
頓服だけで終わらせない発想も大事
頓服は「逃げ」じゃなくて、治療のステップとして使えることがあります。 例えば、プレゼン恐怖で回避が続いている人が、頓服で一回成功体験を作れると、次の曝露(少しずつ慣らす)につながりやすいです。 逆に、頓服がないと一歩も踏み出せないなら、SSRIやCBTを組み合わせて「頓服依存」にならない設計が大事です。
また、社交不安障害に対しては保険適応がないケースもあり得ます。 処方の可否や扱いは医療機関で異なるので、受診時に確認してください。 最終的な判断は専門家にご相談ください。
抗不安薬ベンゾの使いどころ
抗不安薬(ベンゾジアゼピン系)は、効きが早いのが特徴です。 どうしても外せないイベントがあり、強い不安やパニック感が出るタイプだと、頓服として検討されることがあります。 体感としては「今この瞬間のつらさ」を下げる力が強いので、短期の安全確保としては助けになることもあります。
私は「短期・限定」が基本だと思ってる
ただ、ここはメリットとデメリットがはっきりしています。 私はベンゾ系は「短期・限定」で使う設計が大事だと思っています。 理由はシンプルで、慣れ(耐性)と依存の問題があるからです。 毎日当たり前に使うようになると、効きが弱くなったり、やめたときの反動(不安のリバウンド)が強くなったりしやすいんですよね。
ベンゾ系は依存や耐性、眠気やふらつきのリスクがあります。 運転や危険作業がある人は特に注意が必要です。 必ず医師の指示に従ってください。
ベンゾが向いている場面・向きにくい場面
向いているのは、例えば「SSRIの効果が出るまでの短期間」「どうしても避けられないイベントが単発である」「パニックっぽい身体症状が強く出てしまう」など。 向きにくいのは、「毎週の会議があるから毎回必要」「常に人と会うから毎日必要」みたいなケースです。 後者は、根本対策(SSRIやCBT、環境調整)を入れないと、しんどさが長期化しやすいです。
もし「毎日飲まないと無理」になってきたら
これは責める話じゃなくて、サインの話です。 もし「飲まないと外に出られない」「飲む量が増えてきた」と感じたら、主治医に正直に伝えて、治療設計を見直すタイミングかもしれません。 ベンゾをゼロにしなきゃ、という極端な話ではなく、あなたの生活を守りながら、依存リスクを下げる工夫(SSRIの強化、CBT導入、頓服の使い方の整理)を一緒に作るのが現実的です。
薬の種類や適応、量、併用は個人差が大きいので、最終的な判断は専門家にご相談ください。 正確な情報は医師の説明や添付文書をご確認ください。
認知行動療法とカウンセリング
あがり症の治療で「根本」に効きやすいのが認知行動療法(CBT)です。 私は、薬で土台を整えつつ、CBTで回避を減らしていく組み合わせが、いちばん現実的だと思います。 というのも、あがり症って「怖いから避ける」→「避けたから慣れない」→「ますます怖い」というループに入りやすいんですよ。 CBTは、このループをほどくための方法論です。
CBTでやること(イメージ)
- 自動思考(失敗するに違いない等)を見つける
- 安全行動(目を合わせない、声を小さくする等)を減らす
- 段階的に場面へ慣らす(曝露)
- 注意を自分の内側から外へ戻す練習
CBTは「気合いで慣れろ」ではなく、不安が下がっていく体験を設計して積み重ねる感じです。
安全行動をやめるのが怖いのは普通
あがり症の人ほど「震えを隠す」「ミスをしないように過剰に準備する」「視線を外す」みたいな安全行動が増えます。 これ、短期的には助かるんですが、長期的には「安全行動がないとダメ」という学習になりやすい。 CBTでは、いきなり全部やめるのではなく、少しずつ手放して「意外と大丈夫だった」を作ります。 ここ、めちゃくちゃ大事です。
段階的曝露を現実に落とすコツ
曝露って聞くとハードに感じるかもですが、コツは「いきなりラスボスに行かない」ことです。 例えば、発表が怖い人がいきなり100人の前で話す必要はありません。 3人の場で一言言う、短い質問をしてみる、オンラインで練習する、など段階を刻みます。 私は、不安度を0〜100で点数化して、30〜40くらいの課題から始めると挫折しにくいと思っています。
カウンセリングの位置づけと費用の注意
カウンセリングは、医師が行う精神療法とは別枠になり、自費になることもあります。 費用や頻度はクリニックで違うので、予約前に確認が安心です。 ここは慎重に書きますが、一般的に「医師の診察+薬」だけだと、行動変容(回避を減らす)が進みにくい人もいます。 そういう場合に、心理職とのセッションがハマることがあります。
費用や制度、提供体制は医療機関ごとに異なります。 正確な情報は各クリニックの公式サイトをご確認ください。 治療の最終的な判断は専門家にご相談ください。
あがり症の専門医で克服へ
ここまでの話をまとめると、あがり症の専門医を探すときは「診断(社交不安か、別の病気か)」「短期対策(頓服など)」「長期対策(SSRIやCBT)」「生活調整(職場配慮や診断書)」をセットで考えられるかがポイントです。 どれか一つだけで勝負しようとすると、うまくいかないことが多いんですよね。
あなたの状況別:最初の一手の考え方
あなたが今いちばん困っているのが、面接直前の震えなのか、長年の回避で生活が狭くなっていることなのかで、最初の一手は変わります。
- 直近イベントがある:頓服や当日の対処を整えつつ、長期治療の導線も作る
- 回避が長く続く:SSRI+CBTを軸に、段階的に生活範囲を戻す
- 震えが主症状:鑑別(本態性振戦など)も視野に入れた受診計画にする
- 限界に近い:環境調整(業務配慮、休職)で回復スペースを先に確保する
受診でいちばん強いのは「具体的な情報」です。 いつ・どこで・何が起きるか、避けていること、困りごとをメモして持っていくと話が早いです。
「会社にバレる?」みたいな不安への現実的な答え
これもよく気になりますよね。 一般的に、健康保険を使って受診しただけで、会社に受診内容が通知されることは通常ありません。 ただし、診断書を会社に提出したり、休職の手続きをしたり、傷病手当金などの申請をする場合は、必要な範囲で情報共有が発生します。 ここは制度や会社の運用で差があるので、心配なら主治医や総務に「どこまで必要か」を確認して、最小限で進めるのが現実的です。 最終的な判断は専門家にご相談ください。
医療の情報は更新されることがあります。 薬や治療法の正確な情報は、医療機関の説明や公的な情報、公式サイトをご確認ください。 治療の最終的な判断は専門家にご相談ください。
あがり症の専門医に相談するのは、気合いじゃなくて戦略を持つための一歩です。 焦らず、でも放置せず。 あなたに合うペースで進めていきましょう。